De l’inexorable faillite de l’Assurance Maladie
Accès aux soins complexe ; résultats sanitaires inadéquates ; mécontentement généralisé parmi les professionnels de santé ; gaspillages : tels sont les écueils auxquels se confronte le système de santé français, en érosion constante. Pour en limiter la décrépiscence, Patrick Négaret, Directeur de la caisse primaire d’assurance maladie (CPAM) des Yvelines, propose des solutions au sein d’une note de la Fondation pour l’innovation politique. A la Caisse Primaire d’Assurance Maladie, a en effet été proposé une « démarche Santé Active[1] » destinée à s’interroger sur les dispositions à mettre en œuvre pour améliorer le système : « L’ambition de ce grand service public qu’est l’assurance maladie n’est-elle pas de garantir la santé de ses concitoyens et pas seulement la prise en charge des soins ? s’interroge ainsi le Directeur. « D’être une assurance santé plutôt qu’une assurance maladie ? ».
- Un système lacunaire
Malgré des dépenses particulièrement élevées[2], les résultats obtenus par le système de santé français sont lacunaires. Mal placé dans les classements internationaux[3], le système de santé français dépense près de 10.9% de son PIB (au lieu des 2.6% de 1950) pour le maintien d’un système de santé en défaillance. Du déficit sans cesse creusé au résultats sanitaires contestables, c’est surtout parce qu’il ne prend pas en compte les affections chroniques croissantes et ne s’appuie donc pas sur une politique de prévention que le système connaît actuellement un état de faillite. Les réformes conjoncturelles successives (une vingtaine depuis 1975) ne parviennent à enliser cet état et le retour à l’équilibre n’est pas à l’ordre jour.
Dette sociale et reste à charge
Au 30 juin 2016, la dette sociale s’élève en effet à 137.1 milliards d’euros –253.9 milliards d’euros pour le déficit cumulé. Une dette inédite en France, qui nécessite un prélèvement obligatoire de 14.4 milliards d’euros annuel et qui est en grande partie due à l’assurance maladie, responsable à un taux de 60% de la dette sociale. Quant au taux de prise en charge[4], il est en net déclin pour les soins ambulatoires – atteignant un taux de 51% alors que le taux global de prise en charge de l’assurance mlaladie est de 71.6%. Un dégradation qui explique notamment la raison pour laquelle de plus en plus de personnes s’attachent à des régimes complémentaires, afin de ne pas retrouver avec un reste à charge trop important. En effet, en 2012, 1% des assurés avait un reste à charge moyen de 4026 euros (soins de ville). En avril 2016, 10% d’entre eux devaient supporter un reste à charge de 3090 € – 1942 € en moyenne.
Performances contestables
Conséquence du reste à charge trop élevé ? Le renoncement aux soins devient fréquent. De 2011 à 2014, il a augmenté de 3% pour les Français consultant les médecins généralistes, de 4% pour ceux consultant un médecin spécialiste. Ce sont les classes défavorisées qui renoncent le plus souvent aux soins pour raisons financières : pami eux, 51% des sondés[5] répondaient avoir renoncé aux soins dentaires – contre 44% pour l’achat de lunettes ou de verre et 27% pour les soins médicaux en général.
Malgré une augmentation de l’espérance de vie apparente, Patrick Négaret souligne que c’est par la baisse de la mortalité infantile et non la durée de vie des personnes âgées qui permet à la France de connaître de bons résultats en matière de durée de vie. En 2014, l’espérance de vie en bonne santé n’atteint que 63.4 ans pour les hommes et 64.2 pour les femmes, déplore le rapporteur de la note. Si la France est bien placée en termes de palliation de la mortalité par crise cardiaque (2ème pays sur les 34 de l’OCDE), elle arrive bien loin en ce qui concerne la mortalité par cancer, placée 18e. Classé 27e en ce qui concerne l’incidence du cancer, la France est mal placée dans la lutte contre les cancers – notamment le cancer du sein, de la prostate, le cancer colloréctal et le poumon. Il faut également noter que les affectations sur la longue durée et leurs incidences sont inégales selon les territoires ; par exemple ; les accidents vasculaires cérébraux ont progressé de 49% de 2003 à 2011 mais plus particulièrement en Alsace (+91%). L’importance concentration des dépenses remboursées dans le domaine des pathologies lourdes tend à confirmer l’importance de l’impact de ce secteur dans le coût de la santé (60% du total des dépenses en tout).
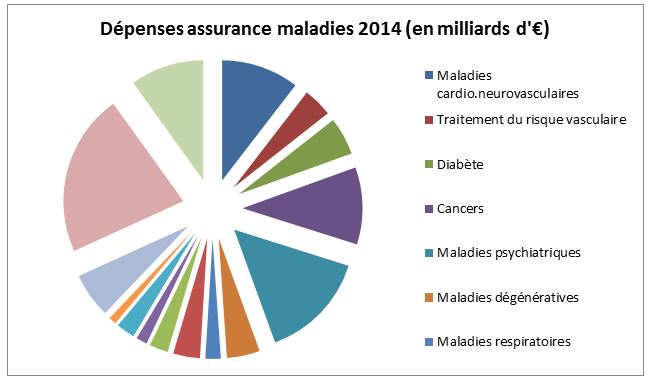 Légende : avec respectivement 33.9 ; 22.6 et 16.2 milliards d’euros dépensés en 2014, l’assurance maladie a surtout œuvré au remboursement des hospitalisations ponctuelles, des maladies psychiatriques ou psychotropes et des maladies cardio-vasculaires.
Légende : avec respectivement 33.9 ; 22.6 et 16.2 milliards d’euros dépensés en 2014, l’assurance maladie a surtout œuvré au remboursement des hospitalisations ponctuelles, des maladies psychiatriques ou psychotropes et des maladies cardio-vasculaires.
La politique de prévention en France a par ailleurs des résultats extrêmement contestables, si l’on en croit le rapporteur. Inquiet des chiffres de mortalité liés au tabac (73 000 par an) et à l’alcool (48 000 par an)[6], Patrick Négaret souligne que la consommation excessive d’alcool (soit 11L par an et par personnes) est supérieure en France par rapport aux autres pays de l’OCDE (9L par an et par habitant). Cause de mortalité importante, l’obésité est moins hausse en France qu’en Allemagne (15% contre 25%), quoiqu’elle ait progressé de 8.5% depuis 1991. Et avec le vieillissement démographique – la population française comprend davantage de perssonnes de plus de 60 ans que de jeunes de 20 ans[7], le taux de mortalité dans les prochaines années ne risque pas de connaître un rétablissement quelconque.
- Une nécessaire refonte du système
« L’augmentation des maladies chroniques non transmissibles représente un énorme défi. Pour certains pays, il n’est pas exagéré de décrire la situation comme une catastrophe imminente pour la santé, pour la société et surtout pour les économies nationales ». Cette déclaration de Margaret Chan, directrice générale de l’OMS, en avril 2011 rend compte de l’état désastreux de la politique de notre système de santé. En une décenie, le coût moyen des médicaments anticancéreux a doublé –passant de 3700 à 7400 € par mois[8]. Soulignant les écueils de cette politique curative, Patrick Négaret insiste sur l’importance de passer à une politique préventive – voire « prédictive et personnalisée ». Une question dont ne se sont pas emparées les personnalités du monde politique alors que les échéances de la présidentielle approche, si l’on en croit le rapporteur. Plutôt que de se cantonner à l’accès aux soins, la note souligne l’importance d’évoluer vers un accès à la santé.
Pourquoi la prévention ?
S’il est nécessaire d’opter pour une politique de prévention pour générer des économies, les techniques adoptées en ce sens jusqu’alors restent encore peu efficaces. Le rapporteur du dossier met en évidence différentes voies à emprunter en ce sens, comprenant notamment « une meilleure répartition de la démographie des professions de santé, l’amélioration de la gestion des hôpitaux, une meilleure coordination entre professionnels,… ».
L’application de ce type de bonnes pratiques permettraient selon le dossier de la Fondation Politique d’éviter le gaspillage accru des dépenses de santé – on estime à 30% les gaspillages des dépenses de santé. Il faudrait en ce sens instaurer des critères d’évaluation permettant de se rendre compte de l’efficacité des soins, comme c’est le cas aux Etats-Unis (avec l’Institute for Healthcare Improvment) ou en Grande-Bretagne (critère QALY – Quality Adjusted Life Year).
Evaluation de l’efficacité des dispositifs
De même, évaluer l’efficacité des politiques de prévention doit être une priorité : selon le rapporteur, « il n’existe pas de véritable politique de prévention ». Or, appliquées, ces dispositions préventives permettraient de s’emparer du problème en amont et d’éviter des interventions inutiles et coûteuses. Les campagnes du gouvernement ne sont, selon le rapport, pas efficaces. La Cour des Comptes pointe ainsi « une tolérance générale vis-à-vis de la consommation de boissons alcoolisées, dont les effets négatifs sont largement sous-estimés ». Pour Patrick Négaret, il est essentiel de faire prendre conscience aux Français que la préoccupation de leur santé ne se limite pas à l’octroi de soins mais également à la prévention. « Donner accès gratuitement et sans arrière-pensée (par le biais d’un service en santé délivré par l’assurance maladie obligatoire) donne l’opportunité à chacun de pouvoir gérer son capital santé, de faire enfin percevoir, comprendre et intégrer qu’au-delà des soins, il existe une voie pour retrouver sa liberté d’agir et reprendre sa santé en main », explique le rapporteur. L’OMS rapporte de son côté que les soins n’interviennent que pour 15% dans la santé.
C’est en informant la population que l’assurance maladie pourrait, selon Patrick Négaret « aider à faire changer les comportements de la population en lui faisant prendre conscience des facteurs de risque ». Par exemple, agir sur la sédentarité, en proposant une activité sportive régulière, permettrait de pallier à de nombreuses maladies. La pratique sportive permettrait en effet une diminution de 20 à 25% des cancers, augmentant par ailleurs les chances de guérison de 5 à 10%.
Prévention, évaluation : tels sont les domaines auxquels la démarche Santé Active souhaite répondre afin de pallier le déficit d’un système de santé devenu un gouffre inexorable.
Nb. De l’assurance maladie à l’assurance santé, par Patrick Négaret, Fondation pour l’innovation politique, février 2017.
[1] Ensuite reprise à l’échelon national par la Caisse nationale d’Assurance Maladie.
[2] La France opère des dépenses comptant parmi les plus élevées parmi les pays de l’OCDE.
[3] La France est 9e sur 35 dans le classement Euro Health Consumer (2013) (pays d’Europe) ; 9e sur 11 au sein du Commonwealth Fund (2014) (pas du monde) ; 8e sur 51 au sein du Bloomerg Most Efficient Health Care (2014).
[4] Soit la part des soins remboursés par l’assurance maladie.
[5] Sondage attenant à l’étude de Laure Bonneval, Jérôme Fourquet, Fabienne Gomant, Portrait des classes moyennes, Fondation pour l’innovation politique, 2011.
[6] Le Parisien, Tabac et alcool les deux premières causes évitables de mortalité, 2013.
[7] La population âgée de plus de 65 ans ou plus représente 11.6 millions de personnes, dont plus de la moitié ont dépassé les plus 75 ans, si l’on en croit l’Institut national d’études démographiques, Santé et vieillissement, avril 2014.
[8] Les médicaments du cancer atteignent un niveau de prix immoral, entretien avec Jean Paul Vernant par Pierre Bienvault ; La Croix, 6.11.2013.

